tirto.id - Sudah tiga tahun resmi bergulir, layanan BPJS Kesehatan belum bebas dari pelbagai masalah. Salah satunya soal coordination of benefit (CoB) yang awalnya diharapkan jadi solusi untuk menjembatani atau saling melengkapi antara layanan BPJS Kesehatan dengan asuransi swasta atau komersial. Dua layanan ini memang punya platform yang berbeda.
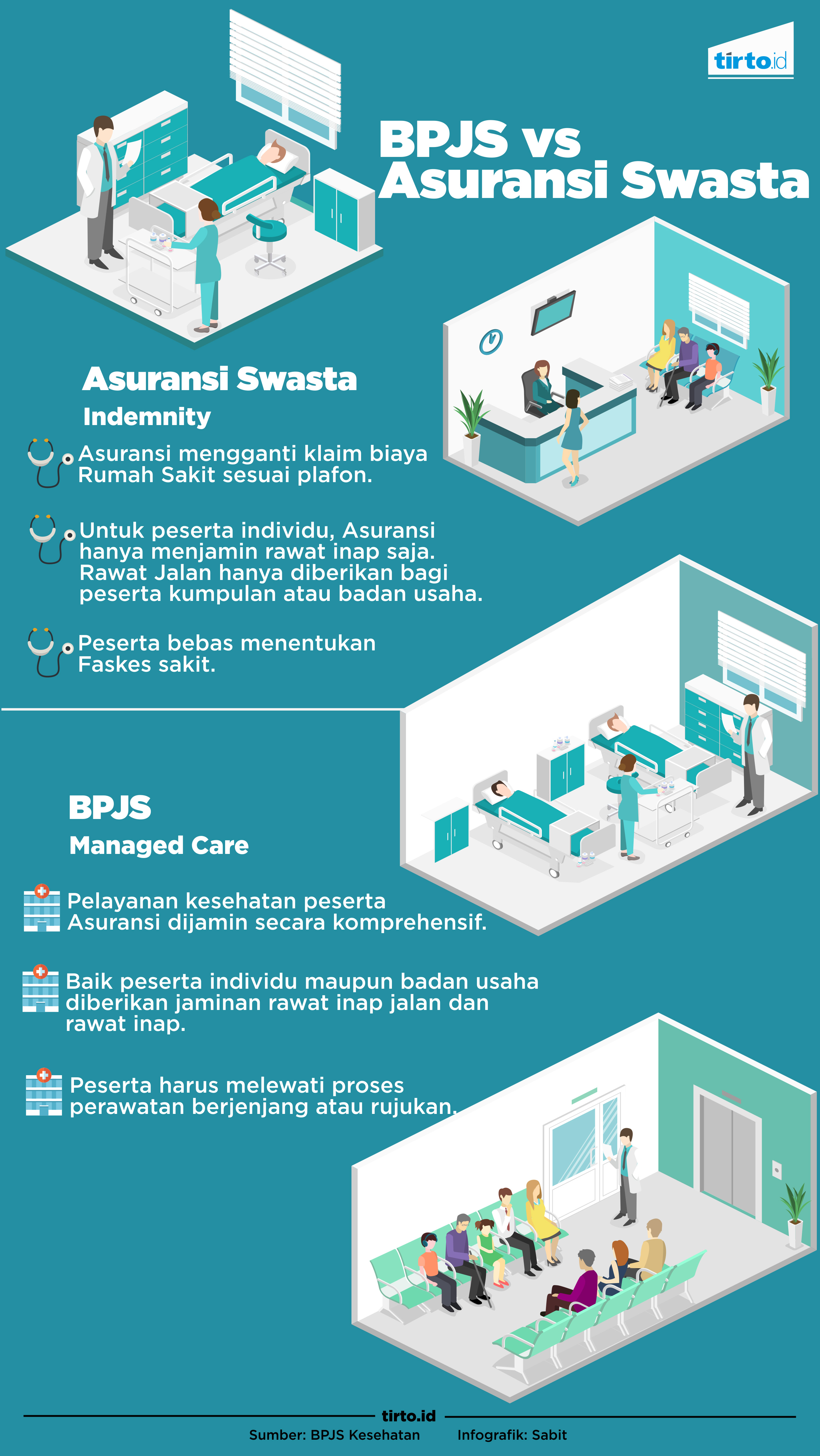
Misalnya, bila seorang peserta BPJS Kesehatan merasakan sakit di telinganya, maka bisa mendapatkan pengobatan gratis, tetapi tak bisa langsung ke dokter spesialis. Peserta harus lebih dahulu datang ke fasilitas kesehatan (faskes) tingkat I yang tertera dalam kartu BPJS-nya seperti Puskesmas atau klinik. Bila dokter di faskes tingkat I bisa menangani, maka proses pengobatan cukup selesai di fase ini. Namun, jika tidak, maka ia akan dirujuk ke rumah sakit, untuk penanganan lebih lanjut. Istilahnya sistem layanan yang berjenjang.
Nah, lain cerita dengan asuransi kesehatan swasta atau komersial, bila seseorang merasakan sakit di telinganya, ia bisa langsung ke dokter spesialis THT. Proses pengobatan lebih singkat dan tidak berjenjang. Hanya saja, peserta punya limit tanggungan, artinya bila plafon dari asuransi terlewati, peserta harus membayar selisihnya dengan uang pribadi.
BPJS Kesehatan dan asuransi kesehatan swasta secara fundamental memiliki skema yang berbeda. BPJS menggunakan managed care--salah satu bentuk sistem asuransi kesehatan yang mengendalikan utilisasi dan biaya yang efisien melalui seleksi dan pengawasan provider.
Skema ini tak ada batasan biaya, tetapi berjenjang dan lokasinya tidak fleksibel. Jadi jika seseorang tengah melakukan perjalanan dalam waktu cukup lama ke kota lain di Indonesia dan kemudian dia jatuh sakit, dia harus punya rujukan dari faskes I di kota asal untuk bisa berobat di faskes kota lain.
Sedangkan skema indemnity memberikan keleluasaan tertanggung menggunakan jasa kesehatan dengan dibatasi adanya plafon dana. Sebagian besar perusahaan asuransi swasta memakai sistem indemnity. Indemnity ada batasan biaya, tetapi peserta dengan leluasa bisa langsung ke spesialis dan bisa berobat di mana saja sepanjang rumah sakit atau klinik itu bekerja sama dengan perusahaan asuransi itu. Kalaupun tidak, ada sistem reimbursement.
Perbedaan ini menimbulkan masalah yang tak kunjung selesai dan sebuah problem besar di lapangan. Misalnya, perusahaan-perusahaan pada umumnya sudah memberikan perlindungan asuransi kepada karyawannya--melalui asuransi kesehatan swasta, atau mengelola asuransi kesehatan karyawan secara mandiri.
Ketika BPJS mulai berlaku 2014, muncul keresahan dunia usaha karena adanya beban tambahan iuran untuk kesehatan karyawan. Sedangkan mengganti asuransi swasta dengan BPJS Kesehatan dianggap sebagai penurunan kualitas perlindungan terhadap karyawan. Inilah awal mula munculnya ide tentang CoB, sebagai jembatan untuk menghubungkan manfaat asuransi swasta dan BPJS Kesehatan.
CoB mengacu dari Surat Edaran Direktur Pelayanan BPJS Kesehatan No.32 Tahun 2015 tentang Kebijakan COB. Harapannya, CoB sudah bisa dirumuskan sebelum BPJS Kesehatan diwajibkan mulai Januari 2015. Sayangnya, hingga aturan itu berlaku, mekanisme CoB tak kunjung disepakati, dan menjadi sebuah agenda di ujung tanduk.
Pasca BPJS Kesehatan berlaku wajib, CoB masih belum bisa dijalankan sepenuhnya. Skema ini memang dibuat dengan misi untuk mengakomodir kebutuhan pelayanan kesehatan yang lebih tinggi dari standar BPJS. Tanpa CoB, perusahaan-perusahaan yang sebelumnya sudah memiliki asuransi swasta akan menanggung premi yang lebih tinggi untuk kesehatan pekerjanya, sebab ada kewajiban mendaftar ke BPJS Kesehatan.
Akhirnya demi efisiensi, beberapa perusahaan kemudian menghentikan fasilitas asuransi swasta dan hanya mendaftarkan karyawannya ke BPJS Kesehatan. Sebab jika memaksakan diri mendaftarkan keduanya, perusahaan harus menanggung beban yang lebih besar atau asuransi rangkap.
Awalnya skema CoB mendapat respons positif, hingga akhir 2014 lalu, sudah ada 49 perusahaan asuransi swasta yang menandatangani kerja sama CoB. Namun, sejumlah perusahaan kemudian berbondong-bondong undur diri dari skema itu setelah BPJS mengeluarkan adendum yang disusul dengan semakin tidak jelasnya CoB.
Tahun lalu, tersisa sembilan perusahaan yang masih bertahan dalam skema CoB. BPJS Kesehatan tak tinggal diam, sampai akhir Februari lalu, BPJS telah menandatangani perjanjian baru dengan 23 perusahaan. Namun, itu masih dalam tahap penandatanganan, implementasinya belum bisa dipastikan kapan.
Asuransi swasta dan BPJS Kesehatan bersikukuh dengan pendapatnya masing-masing. Menurut BPJS Kesehatan, asuransi swasta wajib memiliki produk dengan skema managed care untuk bisa berkolaborasi dengan BPJS. Jika tidak, implementasi coordination of benefit (CoB) tidak bisa dilakukan.
Direktur Teknologi Informasi BPJS Kesehatan, Wahyuddin Bagenda menjelaskan, perusahaan asuransi kesehatan swasta harus memiliki produk yang menggunakan sistem rujukan berjenjang dan fasilitas kesehatan tingkat pertama sebagai penjaga gawang.
“Hal itu diperlukan karena program JKN-KIS menganut prinsip kendali mutu dan biaya atau managed care,” ujarnya di Jakarta, Selasa (28/2).
Pertanyaannya, apakah bisa? Sekretaris Jenderal Asosiasi Asuransi Umum Indonesia (AAUI) Julian Noor menjelaskan, secara ilmu asuransi, hal itu bisa saja dilakukan. Perusahaan asuransi bisa membuat produk kesehatan dengan skema indemnity ataupun managed care. Hanya saja, tentu ada hitung-hitungan bisnis dan aturannya.
“Pemegang polis yang sudah ditanggung dengan skema indemnity kan tidak bisa diubah begitu saja menjadi managed care, itu akan menyalahi polis,” katanya, Kamis (2/3).
Akan tetapi, apabila perusahaan asuransi meluncurkan satu produk baru, tanpa ada captive yang memenuhi hukum bilangan besar, tentu tak akan menguntungkan dan akan lebih sulit mengatur risikonya. Sehingga tak banyak perusahaan asuransi komersial bisa bersedia menjalani skema ini.
Sampai saat ini, ada PT Asuransi Jiwa Inhealth Indonesia, yang punya produk dengan skema managed care. Belum ada perusahaan asuransi swasta yang mau memakai skema ala BPJS Kesehatan ini. Inhealth bisa menjalankan sistem itu karena punya captive seluruh perusahaan BUMN.
BPJS Kesehatan punya tantangan besar agar perusahaan asuransi swasta tetap dalam satu gerbong di skema CoB. Jangan sampai skema yang punya tujuan atau sinergi mulia ini berada di ujung tanduk.
Penulis: Wan Ulfa Nur Zuhra
Editor: Wan Ulfa Nur Zuhra











