tirto.id - Debora Blandina, seorang pekerja media di Jakarta didiagnosis menderita herpes oleh dokter di Puskesmas Tanah Abang, Jakarta Pusat. Diagnosis itu didasarkan beberapa luka basah berbentuk lingkaran di kaki dan tangannya. Debora kemudian diberi beberapa obat.
Hampir dua bulan, lukanya belum juga sembuh meski obat diminum dengan rutin. Dalam masa lebih dari satu bulan itu, dia sempat dua kali mengunjungi dokter di Puskesmas yang sama. Debora adalah peserta BPJS Kesehatan. Karena itu, ia harus ke Puskesmas sebab penyakitnya tak masuk kategori darurat. Pada kunjungannya yang terakhir, Debora minta dirujuk ke dokter spesialis. Dokter menolak permintaan Debora dengan alasan fasilitas kesehatan sudah bisa mendiagnosis penyakitnya dan hanya harus menunggu lukanya sembuh. Hasilnya nihil.
“Saya berulang kali minta dirujuk ke spesialis kulit karena sakitnya sudah dua bulan tidak sembuh, tetapi mereka menolak dan hanya menaikkan dosis obat,” keluhnya.
Geram dengan rasa sakit yang tak kunjung sembuh, Debora pergi ke dokter spesialis kulit di salah satu rumah sakit. Dia mendaftar sebagai peserta umum dan membayar dengan uang pribadi. Hasilnya sangat mengejutkan karena dokter spesialis kulit tidak mendiagnosis herpes. Dokter mengatakan lukanyahanya butuh dikompres dengan antiseptik.
Yang lebih mengejutkan, dokter menyatakan obat yang diminum Debora sebelumnya justru membuat lukanya tak kunjung kering. Benar saja, luka yang diderita Debora langsung sembuh hanya dengan kompres obat antiseptik.
Apa yang dialami Debora hanya segelintir dari sekian banyak persoalan pelayanan fasilitas kesehatan tingkat I. Masih belum optimalnya kualitas pelayanan fasilitas kesehatan BPJS Kesehatan membuat cukup banyak orang dan badan usaha memilih tetap menggunakan asuransi swasta. Namun, menggunakan asuransi swasta juga memunculkan masalah soal membengkaknya premi yang harus dibayarkan. Di sinilah muncul ide untuk menjembatani melalui skema coordination of benefit atau CoB.
Menjembatani BPJS dan Asuransi Swasta
Perusahaan swasta umumnya sudah memberikan perlindungan asuransi kepada karyawannya. Baik itu melalui asuransi kesehatan swasta, atau mengelola asuransi kesehatan karyawan secara mandiri.
Ketika BPJS diwajibkan, muncul keresahan karena adanya beban tambahan iuran. Sedangkan mengganti asuransi swasta dengan BPJS Kesehatan dianggap sebagai penurunan kualitas perlindungan terhadap karyawan. Inilah awal mula munculnya ide tentang CoB, sebagai jembatan untuk menghubungkan manfaat asuransi swasta dan BPJS Kesehatan. Harapannya, CoB sudah bisa dirumuskan sebelum BPJS Kesehatan diwajibkan mulai Januari 2015. Sayangnya, hingga aturan itu berlaku, mekanisme CoB tak kunjung disepakati.
Pada Agustus 2014, perdebatan sengit terjadi dalam sebuah diskusi tentang Sistem Jaminan Sosial Nasional (SJSN). Sejumlah pelaku bisnis dan akademisi meminta BPJS Kesehatan segera menyelesaikan petunjuk teknis CoB sebelum tahun itu berganti. Ketika itu, beberapa perusahaan asuransi swasta sudah menandatangani kerja sama dengan BPJS Kesehatan, tetapi belum ada petunjuk teknis pelaksanaan.
“Tahun depan (2015-red), semua perusahaan wajib mendaftarkan karyawannya ke BPJS. Pertanyaan saya, apakah BPJS sudah siap dengan CoB-nya?”
Kalimat yang dilontarkan Dewan Penasehat Perhimpunan Ahli Manajemen Jaminan & Asuransi Kesehatan (Pamjaki) Rosa Christiana Ginting itu membuka perdebatan. Kepala Grup Penelitian dan Pengembangan BPJS Kesehatan Togar Siallagan yang duduk semeja dengan Rosa langsung memberi komentar.
“Logikanya begini, tahun depan itu semua perusahaan atau badan usaha wajib mendaftarkan karyawannya, itu amanat undang-undang. Persoalan CoB siap atau tidak, badan usaha tetap wajib mendaftar,” paparnya.
Saat Togar menjawab pertanyannya, Rosa tampak tidak puas. Dia berulang kali menggeleng-gelengkan kepalanya mendengar jawaban Togar.
Mantan Direktur Operasional PT Askes Umbu M. Marisi yang juga duduk semeja dengan mereka mencoba menengahi. Umbu sepakat dengan Rosa, bahwa sebelum semua badan usaha wajib mendaftarkan karyawannya ke BPJS Kesehatan, skema CoB itu harus sudah jelas bentuknya.
“Nanti semuanya wajib ikut JKN (Jaminan Kesehatan Nasional-red), tapi bagaimana dengan yang sudah memiliki asuransi swasta? Ini memang amanat dari undang-undang, namun ada hak-hak dari setiap warga!” tegasnya.
Hampir dua tahun berselang, CoB masih belum bisa dijalankan. Skema ini memang dibuat dengan misi untuk mengakomodir kebutuhan pelayanan kesehatan yang lebih tinggi dari standar BPJS. Tanpa CoB, perusahaan-perusahaan yang sebelumnya sudah memiliki asuransi swasta akan menanggung premi yang lebih tinggi, sebab ia juga diwajibkan mendaftar ke BPJS Kesehatan.
Skema CoB lalu dirancang, dengan harapan premi asuransi yang selama ini dibayarkan ke swasta bisa lebih ringan. Namun, seiring berjalannya waktu, harapan itu agaknya sudah pupus. CoB menemui jalan buntu.
Demi efisiensi, beberapa perusahaan kemudian menghentikan fasilitas asuransi swasta dan hanya mendaftarkan karyawannya ke BPJS Kesehatan. Sebab jika memaksakan diri mendaftarkan keduanya, perusahaan harus menanggung beban yang lebih besar. Asosiasi Pengusaha Indonesia (Apindo) memprediksi biaya kesehatan karyawan akan membengkak hingga 60 persen.
Penghentian asuransi swasta ini tak hanya memberi dampak negatif bagi perusahaan asuransi swasta yang mengalami penurunan premi di lini kesehatan, tetapi juga bagi kalangan pekerja itu sendiri. Terlebih dengan masih belum siapnya fasilitas kesehatan tingkat satu.
Persoalan ketidakjelasan CoB ini sempat memicu reaksi dari Apindo. Mereka menolak pelaksanaan aturan yang mewajibkan pendaftaran pekerja sebagai peserta BPJS Kesehatan pada 1 Januari 2015, seperti yang tercantum dalam Perpres No. 111/2013.
Setelah melewati serangkaian perdebatan, BPJS Kesehatan dan Apindo akhirnya sepakat agar pekerja wajib mendaftarkan pekerjanya sebagai peserta program Jaminan Kesehatan Nasional paling lambat 1 Januari 2015. Kesepakatan yang tercantum dalam nota kesepahaman (memorandum of understanding/MoU) itu ditandatangani oleh kedua belah pihak dan disaksikan Dewan Jaminan Sosial Nasional (DJSN), pada akhir tahun 2014.
Dalam MoU itu termaktub bahwa Apindo akan mendorong perusahaan mendaftar sebagai peserta BPJS Kesehatan paling lambat 1 Januari 2015. Setelah pendaftaran, perusahaan diberi kesempatan selama enam bulan untuk melakukan aktivasi sekaligus pembayaran iuran kepada BPJS Kesehatan. Dengan kata lain, perusahaan diberi waktu hingga Juni 2015.
Namun, hingga Desember 2015, hanya ada 54,8 juta peserta penerima upah yang terdaftar. Padahal menurut data Badan Pusat Statistik (BPS), sampai Agustus 2015, jumlah penduduk yang bekerja di Indonesia mencapai 114,8 juta orang.
Pada awal 2015, Pamjaki sempat memberikan rekomendasi terkait CoB. BPJS Kesehatan diminta merancang konsep koordinasi manfaat yang memberi manfaat serta efisiensi bagi karyawan dan perusahaan pemberi kerja tanpa merugikan program JKN.
Pamjaki juga merekomendasikan untuk menunda batas pendaftaran karyawan sebagai peserta JKN dari yang sebelumnya paling lama 1 Januari 2015 menjadi 1 Januari 2019. Pada waktu itu, diperkirakan faktor-faktor hambatan terkait kepesertaan dan pelayanan sudah bisa diselesaikan. Namun, rekomendasi tersebut tak begitu digubris.
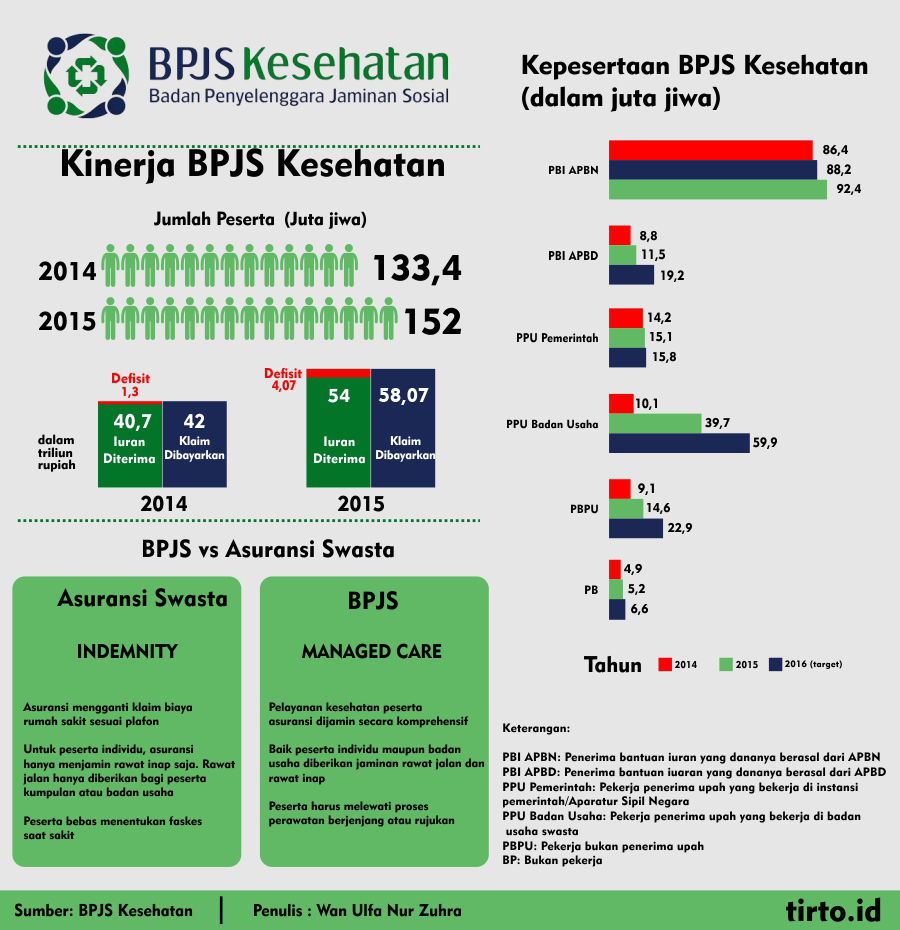
BPJS Kesehatan memang membutuhkan tambahan peserta untuk memperkecil rasio klaim. Pada 2014 itu, klaim yang dibayarkan BPJS jauh melampaui premi yang diterima. Rasio klaimnya mencapai 103,8 persen.
Akan tetapi, penambahan jumlah peserta dari 133,4 juta pada 2014 menjadi 152 juta pada 2015 tidak serta merta memperbaiki rasio klaim BPJS Kesehatan. Sepanjang 2015, badan itu membayarkan klaim senilai Rp58,07 triliun. Padahal, iuran yang diterima hanya Rp54 triliun. Ini artinya, BPJS Kesehatan masih tekor.
Indemnity Versus Managed Care
Adanya perbedaan konsep pengelolaan asuransi antara BPJS Kesehatan dengan perusahaan asuransi swasta dianggap menjadi hambatan menjalankan CoB oleh BPJS Kesehatan. Asuransi kesehatan swasta menggunakan skema indemnity, sedangkan BPJS Kesehatan menganut skema managed care. Menurut Direktur Utama BPJS Kesehatan Fachmi Idris, keduanya tidak akan bisa disatukan.
Managed care adalah salah satu bentuk sistem asuransi kesehatan yang mengendalikan utilisasi dan biaya yang efisien melalui seleksi dan pengawasan provider. Sedangkan perusahaan asuransi swasta kebanyakan menggunakan skema indemnity yang memberikan keleluasaan tertanggung menggunakan jasa kesehatan dengan dibatasi adanya plafon dana.
Pernyataan ini sempat mendapat kritik keras dari asosiasi asuransi. Direktur PT Asuransi Sinar Mas Dumasi M.M. Samosir mengatakan produk dengan sistem indemnity harusnya juga bisa di-CoB-kan. Dumasi juga berbicara mewakili Asosiasi Asuransi Umum Indonesia (AAUI), sebagai anggota dari asosiasi.
Menurutnya, dua hal ini tetap bisa disinkronkan karena ada patokan tarif Indonesia Case Base Groups atau yang biasa disebut INA-CBG’s. INA-CBG's merupakan aplikasi yang digunakan rumah sakit untuk mengajukan klaim pada pemerintah. Ini merupakan metode pembayaran dengan sistem paket, berdasarkan penyakit yang diderita pasien. Jadi, dengan perhitungan tertentu, sudah ditentukan tarif untuk setiap penyakit.
Dumasi mencontohkan, jika pasien peserta BPJS Kesehatan dan juga menggunakan asuransi swasta dirawat dengan diagnosa tifus, maka yang menjadi tanggungan BPJS Kesehatan adalah sesuai tarif INA-CBG’s untuk penyakit tifus berdasarkan kelas pasien. Sedangkan asuransi swasta membayar selisihnya.
Namun, sampai saat ini, persoalan CoB ini tak kunjung mencapai titik terang. Awal Maret 2016, Otoritas Jasa Keuangan mengumumkan rencananya untuk merancang Peraturan OJK (POJK) yang akan memediasi perusahaan asuransi swasta dengan BPJS Kesehatan. Sayangnya, OJK belum merinci apa saja rancangan aturan itu.
Saat dilantik menjadi Direktur Utama BPJS Kesehatan untuk kedua kalinya, Fachmi Idris sempat menyinggung soal CoB dalam keterangannya di Istana Negara. BPJS Kesehatan, katanya, juga akan menerbitkan peraturan untuk menyelesaikan persoalan CoB antara asuransi swasta dengan lembaga itu.
Sampai akhir 2014, tercatat 49 perusahaan asuransi swasta yang telah menandatangani perjanjian CoB dengan BPJS. Namun, sejumlah perusahaan kemudian berbondong-bondong undur diri dari skema itu setelah BPJS mengeluarkan adendum yang disusul dengan semakin tidak jelasnya CoB itu sendiri. Kini hanya tersisa sembilan perusahaan yang masih mau melakukan CoB dengan BPJS Kesehatan.
Apakah POJK dan peraturan BPJS Kesehatan itu akan mampu menghasilkan jalan keluar dari sengkarut CoB yang belum juga selesai? Kita tunggu saja.
 Masuk tirto.id
Masuk tirto.id


































